医脉通编译,转载请务必注明出处。
近期,《JAMA Dermatology》杂志上发表了一篇与酪氨酸酶抑制剂Cabozantinib相关的皮肤不良反应的研究,医脉通整理如下:
研究摘要
随着恶性肿瘤(例如甲状腺癌,胰腺癌,胃癌,膀胱癌,和肾细胞癌[1])靶向性化疗酪氨酸酶抑制剂(TKIs)的来临,皮肤科医生需要知道如何识别和治疗TKI-诱导毒性皮肤效应[2]。在本篇文章中,Zuo和同事们对经cabozantinib(Cometriq®)治疗的转移性进展尿路上皮癌患者的不良皮肤反应的普遍性和临床特性进行研究。Cabozantinib是一种多激酶抑制剂会抑制多种信号蛋白,包括酪氨酸激酶c-Met(肝细胞生长因子受体)和RET;血管内皮生长因子受体(VEGF)2;和c-KIT(肥大/干细胞生长因子)。
在这项2期临床试验中有41名成人患者(年龄范围:41~82岁),口服cabozantinib 60mg/d(给药以28天为一周期),长达20个月。这些患者中的大多数在靶向性化疗期间会出现至少一次TKI-相关的毒性皮肤反应。这些包括:
▲手足皮肤反应(HFSR)(n=22,54%)
▲皮肤和头发色素淡化(变灰)(n=18,44%)
▲干燥病(n=8,20%)
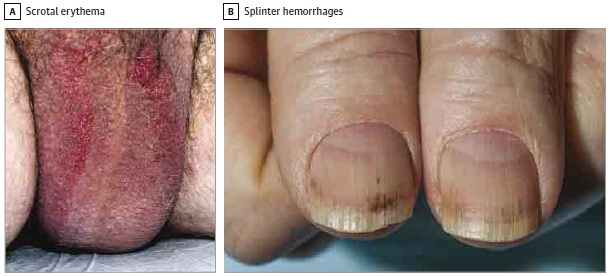
▲阴囊溃疡,红斑,和/或浮肿(n=6,15%)
▲裂片形出血(n=5,12%)
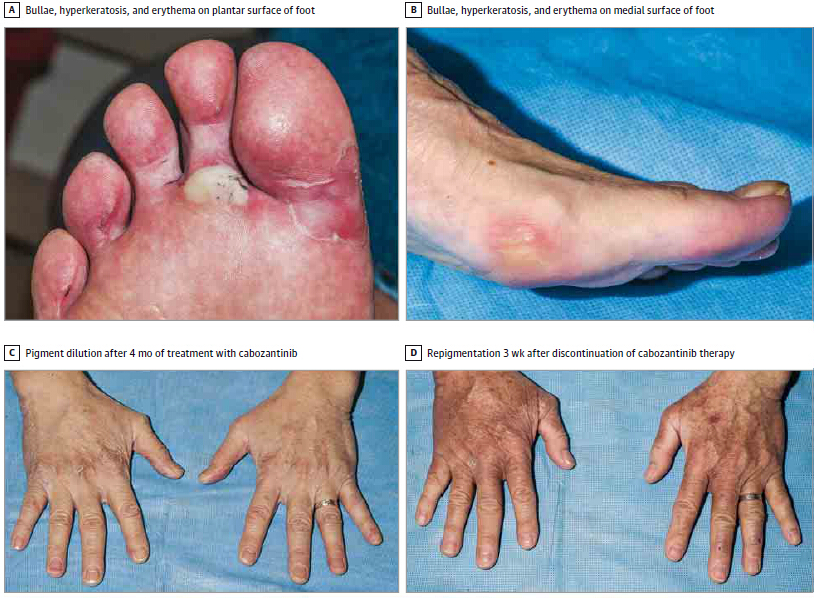
这些皮肤反应通常是在cabozantinib单药治疗的第一个5周内发生,除了皮肤色素淡化或者头发变灰(中位发作是在11.4周)以外。值得注意的是,44%的患者出现两个或更多皮肤不良事件。这些患者中约有一半(57%)在治疗的第一个月内经历反应,而80%的在头两个月内经历。
HSFR是最常见的且最严重的剂量限制性皮肤毒性。该项研究显示患病率54%,比之前其他地方报告的40%略高[3]。HSFR发作的中位时间为4周,在承压肢端表面(如手掌或脚掌)以“愈伤组织样”角化病变,红斑,和大疱形成为特征,同时保留背部皮肤。
在此研究中,患者使用润肤剂(12%乳酸铵),和增压/摩擦减缓技术(例如,软凝胶鞋垫)用于预防。一旦出现HFSR症状,他们使用含尿素40%霜剂和一种强效局部用皮质类固醇。8例患者(36%)随着TKI剂量减低有所改善,而4例患者(18%)不得不停止治疗。
在6例进展为阴囊红斑的患者中,治疗中断(7~15天),减小摩擦,以及软膏或糊剂的使用诸如氧化锌,会使症状得到控制。该项研究中没有女性进展为外阴皮肤症状。
色素淡化/色素缺失(皮肤,n=17;头发,n=6)和裂片形出血不需要治疗中断,一例患者在剂量降低后色素淡化症状有所改善。
评论
在该项信息横断面研究中,Zuo和同事们对在多激酶抑制剂cabozantinib靶向性化疗期间发生的毒性皮肤反应的特性和流行性进行报告。这些中最严重的是HFSR,可能是一系列VEGF抑制的结果,同时应该与化疗诱导的肢端型红斑(肢端型红斑是由细胞毒性药物比如阿糖胞苷导致的),功能疼痛的肢端红斑,和肿胀(不涉及背部和 擦烂的皮肤)相鉴别。与此相反,TKI诱导的HFSR定位于承压部位伴有疼痛的愈伤样病灶。因为cabozantinib是一种多激酶抑制剂,某些其他皮肤效应可能是由于其他细胞靶点抑制(例如,因C-TKI抑制的色素淡化)。
据报告HFSR与其他TKIs,包括舒尼替尼(Sutent®)和索拉非尼(Nexavar®)[4]有相似的发生率,同时与不进展为HFSR患者相比,或许能更好预测临床缓解[5]。然而,这尚未在大型研究中证实。
随着Zuo和同事们的记录,所有接受TKIs的患者应该避免手掌和足底的机械性损伤和摩擦(例如穿着厚袜子,使用凝胶鞋垫,避免压力式剧烈运动),并使用润肤剂。轻微HFSR可能对保湿剂比如尿素霜和一种强效外用皮质类固醇有响应,但是随着症状恶化,药物疗效变得越来越弱,剂量降低或甚至停止治疗可能都是必要的[6]。
参考文献
医脉通编译自:Recognize and Treat TKI-Induced Toxic Skin Effects,Medscape,March 20, 2015
