本文经《中华医学杂志》社有限责任公司授权,仅限于非商业应用
作者:北京大学肿瘤医院北京肿瘤医院暨北京市肿瘤防治研究所结直肠肿瘤外科 恶性肿瘤发病机制及转化研究教育部重点实验室 顾晋 潘宏达
最近,在著名杂志JC0上发表了美国临床肿瘤学会(ASC0)关于遗传性结直肠癌的述评。之前医脉通摘自《应该重视遗传性结直肠癌的诊治——解读美国临床肿瘤学会(ASCO)遗传性结直肠癌诊疗指南》中的上半部分,本篇文章继续更新:
资讯详情》》》》》解读ASCO遗传性结直肠癌诊疗指南(上)
六、讨论
1.化学预防:(1)LS的化学预防:近来,从结直肠腺瘤/癌预防项目的资料提示,在随机、安慰剂对照试验的结果表明,持续2年内每天服用600mg阿司匹林,可以减少60%的结直肠癌和LS相关癌的发生。不良事件的发生率两组没有区别。会同更早期的数据,这项研究支持服用阿司匹林具有可能预防LS患者发生结直肠肿瘤。但是,正如作者指出的,理想的剂量还需进一步评价。ASC0签署小组同意欧州肿瘤内科学会(ESM0)指南的考虑,可以使用阿司匹林预防结直肠癌。但是,由于现有的阿司匹林可预防LS发生结直肠癌的有效结果仅来自1个临床试验,因此,有限的资料不足以强烈推荐或是反对使用阿司匹林预防LS发生结直肠癌。
(2)化学预防FAP:随机对照试验研究还不能表明,初始化学预防可以延缓FAP人群息肉病的发生。使用非甾体类抗炎药物已经表明,可减少结直肠腺瘤发生的数量和范围,但是对十二指肠的腺瘤发生的结果不能确定。对于没有接受结肠切除的患者,舒林酸和塞来昔布可以用来辅助治疗腺瘤复发。由于有心血管不良事件的报道,应慎用非甾体类抗炎药物(包括C0X-2抑制剂)。
点评:对于LS和FAP的预防,目前的证据不足以明确地推荐或不推荐使用非甾体类药物作为化学预防的有效手段。由于阿司匹林在国内广泛地应用于预防心脑血管疾病,是否也有额外的预防肠息肉腺瘤恶变作用,尚待临床研究证实。
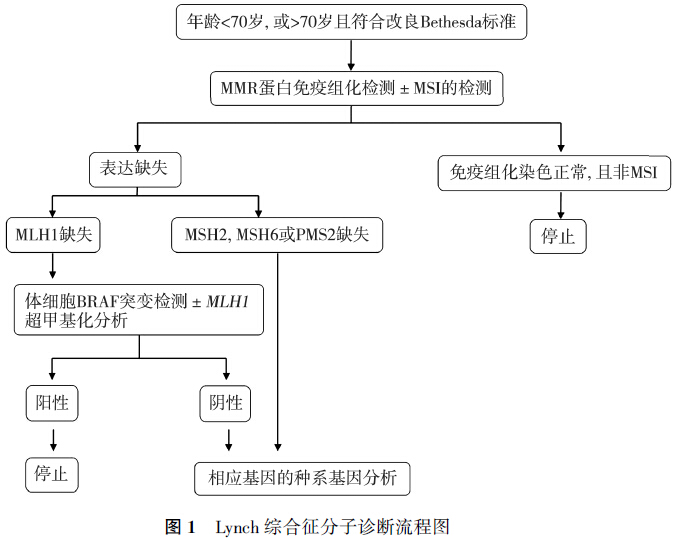
2.MMR缺陷LS结直肠癌的筛査:对任何70岁以前诊断为结直肠癌者和70岁以上并适合修订版Bethesda指南的那些人,应该进行基因筛査。LS患者通过MMR缺陷试验进行结直肠癌的筛査是划算的。已有的资料提示,MSI和IHC检测敏感性相当,但IHC检测在确定MMR蛋白表达缺失方面有优势,有助于针对最可能发生突变的MMR基因进行有目标的DNA测序。若免疫组化MLH1蛋白缺失,还需检测BRAF突变,后者可致MLH1启动子甲基化影响蛋白表达。LS的分子诊断流程图见图1。
3.FAP的基因筛査:当家族中有亲属发现有结直肠多发息肉,且数量大于10枚时,应考虑FAP的可能。首先应明确疾病的遗传类型,FAP表现为常染色体显性遗传模式,而MAP则表现为隐性遗传。为明确诊断,可行APC和(或)MUTYH的种系基因测序,并对家族中无症状的存在遗传风险的亲属进行种系的基因测序,及早发现并密切随访。FAP基因诊断流程图见图2。
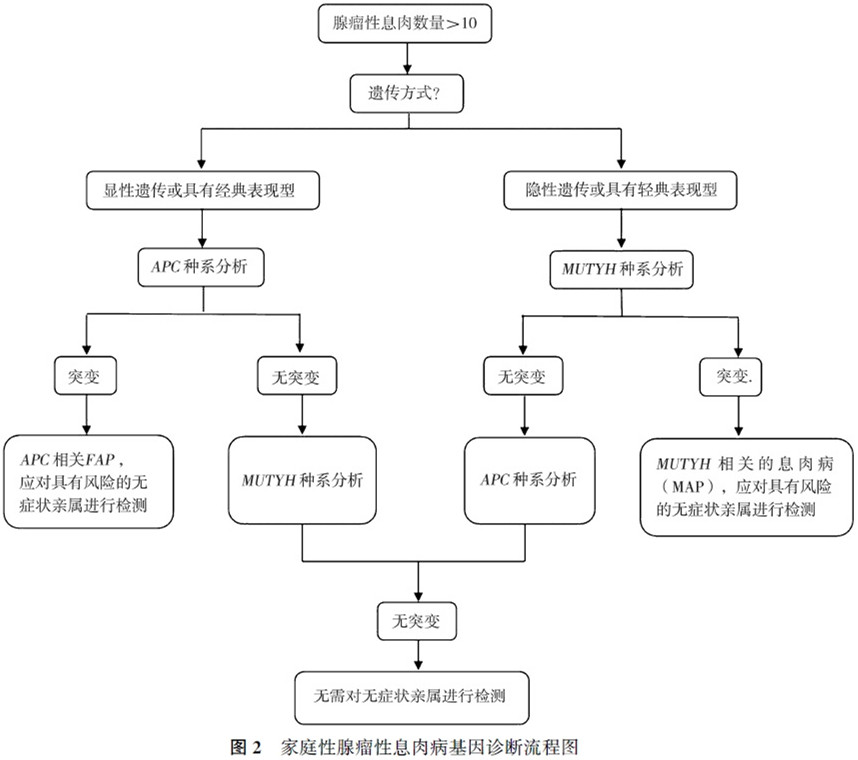
点评:对于指南推荐的基因筛查方法能够明确患者的多发性腺瘤属于哪一种遗传性疾病。但是,对于基因检测的普遍应用、医疗费用的显著增加、特别是现阶段中国的医保尚不能覆盖如此繁杂的基因检测费用,对单纯的散发性息肉或腺瘤推荐基因检测应该慎重,会显著提高肠息肉的诊治成本。
4.治疗:LS结直肠癌患者,其发病年龄要早于散发病例,中位年龄为44岁,部位以近端结肠为主,并具有多原发的特性,预后好于散发病例。其治疗原则基本与散发性结直肠癌患者相同,以手术切除肿瘤为主,根据病理分期辅以术后治疗。值得注意的是,MSI-H/dMMR也见于15%的散发性肿瘤,MSI-H/dMMR为II期结直肠癌的预后与预测指标。NCCN结直肠癌临床实践指南(2015v2)推荐,II期患者应行MMR检査,并指出II期患者伴有MSI-H时预后好,但这部分患者并不能从氟尿嘧啶(5-FU)辅助治疗中获益。病理类型属于分化差的患者,如果伴有MSI-H则不认为是高危因素,因此,可不进行术后辅助化疗。而对于III期患者而言,MSI-H/dMMR患者可以从5-FU为基础的辅助化疗中获益,但是这种获益仅限于种系突变的患者,而散发的结直肠癌患者伴有MSI-H/dMMR并不能获益。此外,不推荐对未发病的MMR突变携带者行预防性全结肠切除。
手术切除是治疗FAP的首选方法,由于腺瘤数量过多,内镜下逐个切除是不可能的。大多数15~25岁患者考虑接受手术治疗,以尽早预防腺瘤恶变。常用的术式包括:全结直肠切除加回肠贮袋肛管吻合(IPAA)和全结肠切除加回肠直肠吻合(IRA)。根据年龄以及直肠腺瘤的数目及受累程度,决定是否保留直肠。FAP第2常见的累计部位为十二指肠,可选择的术式有十二指肠切开腺瘤切除术、保留胰腺的十二指肠切除术和胰十二指肠切除术等。
点评:LS的治疗主要是针对结直肠癌。对术后的辅助治疗,还是决定于基因检测结果。外科医生关心的是对于腺瘤癌变的患者,实施全结直肠肛门切除,还是有限地保留肛门(如果直肠肛门部仅有几个腺瘤的患者,特别是一些年轻患者),接受全直肠结肠肛门切除显得有些残酷,许多患者接受这种手术。我们个人的经验是因人而异,对于特别年轻的患者,如果直肠肛门腺瘤数目不多,且患者强烈要求保留肛门,也需要与患者家属很好协商。谨慎地保肛,相对密集地随访,有时候也是无奈之选。
5.临床随访监测:MMR基因突变的患者,终生罹患结直肠癌的风险高达30%~70%,而FAP患者如果不行预防性结直肠切除,则几乎全部发生癌变遥此外,肠外肿瘤的极高发病率也是不容忽视的问题。ASC0指南推荐,MMR基因突变携带者应每1~2年做1次结肠镜检,开始的时间为20~25岁,或者比家族中最年轻患者的发病时间提前5年开始。女性患者还应每年进行妇科体检渊经阴道超声或针吸活检冤。大于35岁以及生育后的女性携带者可以考虑预防性妇科手术。典型FAP家系中的个人应从10~11岁开始,每1~2年做1次结肠镜并持续终生。当发现有大量腺瘤、或者发生了高度不典型增生时,可以考虑手术切除。轻型FAP家系中的个人应从18~20岁开始,每2年做1次结肠镜并持续终生。当有大量腺瘤或者发生了高度不典型增生时,可以考虑手术切除。部分AFAP患者可以每1~2年行肠镜下息肉切除。
七、结语
我国对遗传性结直肠癌的研究起步较晚,对其发病率及危害程度认识有待进一步提髙。对于家族遗传性结直肠癌亟需形成一套完备的基因检测、登记和随访体系。对于大多数遗传性结直肠癌患者来说,外科手术和辅助治疗已经是花费不菲,以复杂的基因检测作为所有结直肠癌患者必要的检査手段,目前尚不能普及。对胃肠外科医生来说,了解结直肠癌的相关知识,特别是应该了解遗传性结直肠癌的临床特点、基因分型尤其是肠道外的病变,对有效治疗遗传性结直肠癌至关重要。应该看到,我国胃肠外科医生对遗传性结直肠癌的诊治现状、治疗措施、基因检测手段和流行病学特征以及预防筛査等方面均需要积累更多的临床经验;至于中国人种发生的遗传性结直肠癌与国外的遗传性结直肠癌在基因型等方面是否有别,还应该做进一步研究。
文献来源:中华胃肠外科杂志,2015,18(11):1080-1083
