医脉通整理,转载请务必注明出处。
第十三届全国癌症康复与姑息医学大会于6月16日正式拉开帷幕。16日上午,来自山东省肿瘤医院的邢力刚教授在肿瘤相关性疲乏专场中,以放疗患者姑息治疗的研究进展为题,对肺癌的姑息放射的机遇与挑战进行了陈述。
本次报告,邢力刚教授从肺癌的姑息放疗入手,从晚期NSCLC、广泛期SCLC、肺癌寡转移的姑息放疗与姑息放疗联合靶向治疗、放疗联合免疫治疗五个方面进行了诠释,下面为汇报的详细内容。
晚期非小细胞肺癌胸部放疗——从姑息到根治
姑息放疗在晚期NSCLC中的地位十分重要,但在国际上对于姑息放疗的靶区、剂量等仍存在争议。
根据2015年发表在JCO上的文章表明,对于晚期NSCLC的姑息性治疗来说,随着放疗剂量的提高,患者的生存获益也就越大。

研究的主要终点是1年的总生存(OS),而结果显示,1年期的总生存率在胸部放疗组为33%,对照组为28%。而2年的OS方面,胸部放疗组为13%,对照组为3%。6个月PFS方面,胸部放疗组为24%,对照组为20%。
而进展部位方面,对照组主要进展部位在胸部,而胸部放疗组的进展程度明显低于对照组,但胸部放疗组的主要进展部位为其他部位。
治疗毒性方面,胸部放疗组明显比对照组高。
该项研究结果也存在一定的争议。首先研究结果并未达到主要终点。且该研究是否适合所有广泛期SCLC,仍需后续的进一步研究,但对晚期的SCLC诊疗也有一定的借鉴意义。
寡转移放射治疗的应用
寡转移方面,特别是对于NSCLC寡转移的应用近两年探讨较多。
在去年的ASCO上,关于NSCLC寡转移全身治疗有效后,序贯或不序贯局部巩固治疗(LCT)疗效对比的多中心,随机,对照试验最近公布了其中期结果。
因两组的治疗效果差异过大,中期时停止对照试验,全部患者都进行局部巩固治疗。前期的对照试验中,未接受LCT患者组PSF仅为3.9个月,而LCT治疗组为11.9个月,所以最终试验停止,研究者就中期结果进行了汇报。
研究结果表示:NSCLC寡转移一线全身治疗后局部巩固治疗(LCT)可明显延迟PFS,OS结果尚未成熟;LCT可延迟出现新病灶的时间;LCT毒性无明显增加。但研究有一定局限性:样本量小,患者异质性高;需要进一步确定收益人群。
Lancet邀请了相关专家对该研究做出了Comment,大致评论内容为:临床实践中,对于3~5个寡转移的NSCLC患者,由于病变比较局限,在有效的全身治疗之后,局部巩固治疗是十分重要的。
姑息放疗联合靶向治疗
现在有新兴的靶向药物,为晚期NSCLC带向了全新的精准治疗时代。在这个时代,姑息放疗是否能和新型的靶向治疗联合呢?
2016年ASCO上,一项关于厄洛替尼联合SBRT对非小细胞肺癌进展后的二线治疗的单臂研究带来了积极的理念。
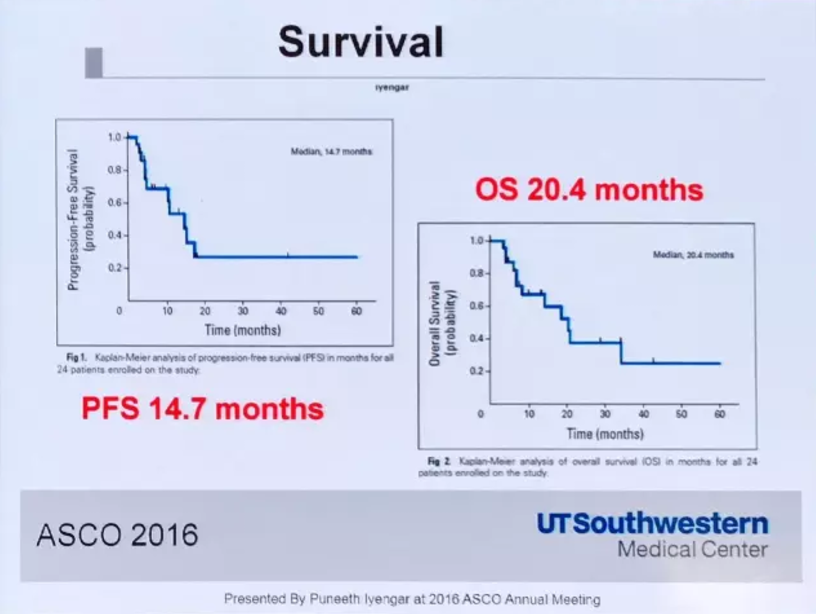
该研究显示,在一线治疗之后,如果病灶≤6个,那么可对所有病灶进行SBRT。一线治疗失败后的患者接受治疗后,PFS可达到14.7个月,OS达到20.4个月。
另外一项早年发表的台湾研究,对于厄洛替尼+RT治疗晚期NSCLC的回顾性研究,主要纳入为既往对一线TKI治疗存在应答,具有1个原发位点、2个转移位点或至少1个可评估的病变的非鳞NSCLC患者。
治疗方案为TKI厄洛替尼/吉非替尼,若对一线TKI治疗评价为缓解,给予原发病灶及转移灶多点放疗,剂量为40~50Gy/10~20f。
研究终点为客观缓解率、毒性、PFS、OS及CFI(无化疗间隔)等。
结果表明,对TKI治疗出现应答的患者中使用TKI和放疗联合治疗,得到的中位PFS值达到16个月。而对于进展期NSCLC来说,标准同步放化疗的中位PFS约为10个月。
而OS方面,在对TKI治疗出现应答的患者中使用TKI和放疗联合治疗,中位OS在60个月(5年)以上。
安全性方面表现良好,不良反应多为1~2级,3级以上不良事件仅有3例。
放疗联合免疫治疗
最近,MD Anderson团队关于免疫治疗联合SABR治疗(ISABR)恶性黑色素瘤的相关研究发表在了Nature杂志上。
神奇的是,给予椎旁转移灶SBRT28.5Gy/3f的SABR后,远处的肝部转移灶也明显缩小,起到了1+1大于2的效果。该联合治疗方案对恶性黑色素瘤脑转移也有一定的疗效。
总的来说,姑息放疗不再仅仅是缓解,它以有效的全身治疗为基础,提高长期生存率。化疗/TKI治疗后,序贯局部治疗可以有效控制局部进展;精准/靶向治疗和放射治疗技术的进步提供了新的联合方案。
但是,现在姑息放疗仍比较缺少高级别循证医学证据,仍需要后续的进一步发展。
