医脉通编译,转载请务必注明出处
2016年6月3-7日,一年一度的美国临床肿瘤学会(American Society of Clinical Oncology,ASCO)年会在芝加哥举办。6月5日上午的消化系统(结直肠)肿瘤口头报告专场上,一项摘要号为3504的CALGB/SWOG80405(Alliance)分析,对转移性结直肠癌(mCRC)患者中原发(1o)肿瘤位置对总生存期(OS)和无进展生存期(PFS)的影响进行评估,医脉通整理如下:
与右半结肠相比较,源于左半结肠的癌症会带来较长的生存期
来自一项大型,联邦政府资助临床试验的回顾性数据分析显示,结肠原发性肿瘤的位置可以预测生存期,有助于转移性结直肠癌患者选择最佳治疗方案。这项研究提交在2016年美国临床肿瘤学会年会上,于6月5日上午的消化系统(结直肠)肿瘤口头报告专场上做报道。
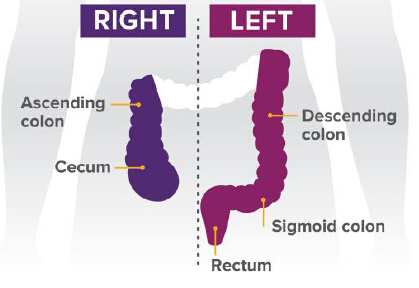
数据显示,源于结肠左半(降结肠,乙状结肠,和直肠)的原发性肿瘤患者生存期显著长于那些源于右半(盲肠和升结肠)的患者。
虽然之前的研究显示肿瘤位置可能影响临床结直肠癌预后,我们在这项分析中观察到的效应似乎比预期的更大,”研究的主要作者Alan P. Venook教授(旧金山California大学医学教授)。“这些结果可能会改变我们治疗结直肠癌的方案和研究方式,甚至能让我们更深刻地理解左半和右半癌症之间预后差异的生物因素。”
关于这项研究
研究人员回顾性分析来自III期CALGB/SWOG 80405临床试验的数据,一项由联邦政府资助的临床试验旨在比较贝伐珠单抗和西妥昔单抗联合化疗作为转移性结直肠癌的初步治疗。
在初步分析中,研究人员确认了293例右半原发性肿瘤患者和732例左半原发性肿瘤患者的数据。这项分析包括没有突变KRAS基因的患者,KRAS基因是一种已知对某种结直肠癌治疗(西妥昔单抗被批准用于仅用于治疗KRAS野生型肿瘤)响应的标志物。
关键发现
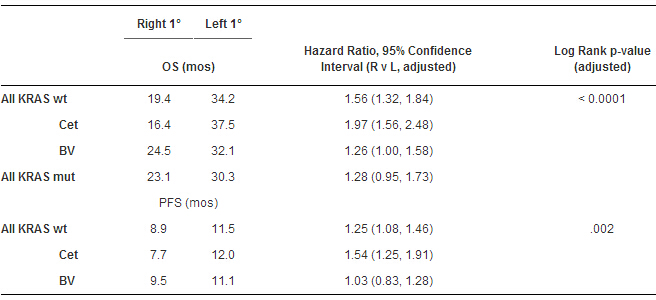
在这类患者人群中,与右半肿瘤患者(19.4个月)相比较,左半肿瘤患者的中位总生存期更长(33.3个月)。在接受西妥昔单抗患者中,左半肿瘤患者生存36个月,而右半肿瘤患者生存16.7个月。相似的趋势在接受另一种治疗的患者中可以观察到,贝伐珠单抗:左半肿瘤和右半肿瘤患者的总生存期分别是31.4个月和24.2个月。
位置可能预测最佳治疗选择
虽然原始试验没有发现接受贝伐珠单抗或西妥昔单抗的患者总生存期或无进展生存期有显著优势,这种分析显示,西妥昔单抗和贝伐珠单抗的相对效率可能因原发肿瘤位置而有所不同。
在右半肿瘤患者中,贝伐珠单抗治疗相比于西妥昔单抗治疗会带来更长的生存期(24.2个月vs 16.7个月)。相反,在左半肿瘤患者中,接受西妥昔单抗治疗相比于贝伐珠单抗治疗会带来较长的总生存期(36个月vs 31.4个月)。
甚至在KARS肿瘤中,左半肿瘤会改善生存期
因为CALGB/SWOG试验是在KRAS基因突变状态成为西妥昔单抗应用的一个重要因素前启动,所以存在一小部分拥有KRAS突变的患者(额外的213例)。在这项单独分析中,研究人员发现与右半肿瘤患者相比较,那些左半肿瘤患者生存的更长(中位总生存期:30.3个月 vs 23.1个月)。
ASCO观点:
“这是迄今为止,关于结直肠癌肿瘤位置的最大型研究,该研究有力地证明这个突如其来的因素可能会回答,某些患者优于其他患者原因的一些长期问题,”ASCO主席Julie M. Vose教授(MBA,FASCO,ASCO主席)。“这也是一个重要的提醒,在精密医学这个令人激动的时代,基因组学不是唯一洞察癌症如何应该进行研究和治疗的来源。”
摘要简介:
80405发现,在mCRC患者中,当贝伐珠单抗(BV)或者西妥昔单抗(Cet)添加到一线FOLFOX或FOLFIRI中,没有OS或PFS的差异。由于1o位置可能影响mCRC预后,我们对80405患者中1o位置对OS和PFS的影响进行评估。
方法:1o位置通过病例审查确定:1137例w/KRAS wt(密码子12和13)患者在主要队列中;252例sw/KRAS突变肿瘤患者接受w/BV或者Cet预修正。R-侧=盲肠到结肠肝曲;L-侧=脾曲到直肠。横向(T)=肝到脾曲。采用Kaplan Meier和Cox回归方法进行分析。
结果:KRAS wt患者:中位年龄=59;同时存在=78%。1o位置:R-280(25%);L-689(61%);T-62(5%);不确定-106(9%)。如果调整年龄,性别,BV/Cet,化疗,现有治疗后,OS&PFS(如表所示)存在差异。由于生物交互作用(Pint=0.003,PFS和OS)1o位置有显著性,但是不受化疗,性别或RAS影响。OS,L-侧:Cet vs BV,存在优势(Log rank P=0.04);R-侧:BV vs Cet,存在优势(P=0.03)。如果T结肠分配到R侧,PFS的结果相似。KRAS突变患者:1os:R-35%;L-50%。在任何子集中,虽然OS支持L>R(仅OS数据显示),但没有显著差异。
结论:源于R vs L结肠的mCRC在临床上是不同的。KRAS wt mCRC中,w/L-侧1o肿瘤患者的OS和PFS优于w/R-侧1o肿瘤患者。虽然不是预先计划的分析,OS和PFS在L接受w/Cet和R接受w/BV中OS和PFS有所延长,而R接受w/Cet的OS和PFS较差。即将推出的1°s分子分析——例如,BRAF,MSI,甲基化——可能会提供一种生物学解释。现在,在mCRC研究中,根据R vs L片面性进行分层是适用的。这些数据支持BV添加到一线方案治疗w/R-侧1°肿瘤的mCRC患者,而不考虑KRAS状态。支持:U10CA180821,U10CA180882。临床试验信息:NCT00265850。
会议专题》》》2016年ASCO年会专题报道
原文摘要:
Impact of primary (1º) tumor location on overall survival (OS) and progression-free survival (PFS) in patients (pts) with metastatic colorectal cancer (mCRC): Analysis of CALGB/SWOG 80405 (Alliance).(Abstract 3504)
Authors:Alan P. Venook, Donna Niedzwiecki,et al
Session Type:Oral Abstract Session
Background: 80405 found no OS or PFS difference when Bevacizumab (BV) or Cetuximab (Cet) was added to 1st-line FOLFOX or FOLFIRI in mCRC pts. As location of the 1° may affect mCRC outcome, we assessed the impact of 1° side (R v L) on OS and PFS in 80405 pts.
Methods: 1° location was determined by chart review: 1137 pts w/KRAS wt (codons 12 and 13) in main cohort; 252 pts w/ KRAS mut tumors treated w/ BV or Cet pre-amendment. R-sided = cecum to hepatic flexure; L-sided = splenic flexure to rectum. Transverse (T) = hepatic to splenic flexure. PFS per investigator. Kaplan Meier and Cox regression methods used.
Results: KRAS wt pts: Median age = 59; synchronous = 78%. 1° site: R – 280 (25%); L – 689 (61%); T- 62 (5%); unsure – 106 (9%). OS & PFS (Table) difference by side statistically significant if adjusted for age, gender, BV / Cet, chemotherapy, prior therapy. There was a significant 1° side by biologic interaction (P int = 0.003, PFS and OS) but not by chemo, gender or RAS. OS, L-sided: Cet v BV, superiority (Log rank p = 0.04); R-sided: BV v Cet, superiority (p = 0.03). Results similar for PFS and if T colon allocated to R side. KRAS mut pts: 1°s: R - 35%; L- 50%. No statistically significant difference in any subset although OS favors L > R (only OS data shown).
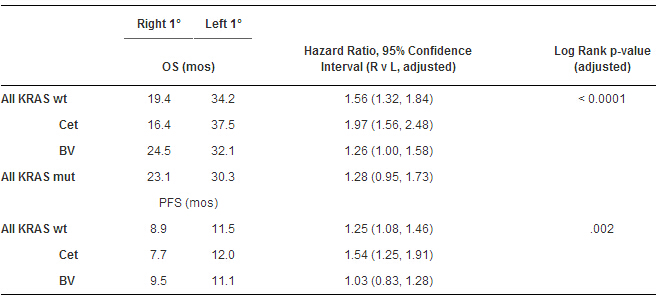
Conclusions: mCRC arising in the R v L colon are clinically different. In KRAS wt mCRC, pts w/ L-sided 1° tumor have superior OS and PFS v pts w/ R-sided 1°. Though not pre-planned analyses, OS and PFS were prolonged w/ Cet in L and w/BV in R but were poorer w/ Cet in R. Forthcoming molecular analysis of 1°s - e.g. BRAF, MSI, methylation - may provide a biological explanation. For now, stratification in mCRC studies by R v L 1° sidedness is indicated. These data support BV in 1st line treatment for mCRC pts w/R-sided 1° tumor regardless of KRAS status. Support: U10CA180821, U10CA180882. Clinical trial information: NCT00265850
